對于每一個新生兒科醫(yī)生來說���,早產(chǎn)兒,再常見不過的��,莫過于“新生兒肺透明膜病”��,對于該病的診治����,已經(jīng)有相當(dāng)成熟的診療指南規(guī)范����,本文根據(jù)一則臨床病例���,簡要總結(jié)相關(guān)知識點����,跟大家一起復(fù)習(xí)一番!
病例:
患兒小K�����,男��,因“胎齡35+2周早產(chǎn)�,生后呻吟30分鐘”在2016-09-01 06:07由我院產(chǎn)科轉(zhuǎn)入。
患兒是G1P1����,胎齡35+2周,因其母“陰道流血伴下腹痛半天��,早產(chǎn)難免”在2016-09-01 05:37在我院產(chǎn)科經(jīng)陰道分娩出生�����,羊水清,臍帶無繞頸���,胎盤胎膜娩出完整���,出生體重2.6 kg,阿氏評分1分鐘8分(肌張力�����、膚色扣1分)���,予清理呼吸道,刺激足底后���,膚色轉(zhuǎn)紅潤�����,5分鐘10分��,患兒開始出現(xiàn)呻吟���,氣促��,無發(fā)紺�����,考慮早產(chǎn)兒���,未排除新生兒肺透明膜病,低流量吸氧下轉(zhuǎn)我科治療���,轉(zhuǎn)運(yùn)途中無發(fā)紺��,時有呻吟��。自出生以來��,患兒無肢體抖動�,無進(jìn)食��,大小便未排���,未行預(yù)防接種����,未行新生兒篩查。
新生兒肺透明膜病定義:
新生兒呼吸窘迫綜合征(RDS)為肺表面活性物質(zhì)(PS)缺乏����,從而導(dǎo)致的呼吸困難等癥狀,多見于早產(chǎn)兒��,主要發(fā)生于胎齡<34-35周的早產(chǎn)兒�����,由于肺部發(fā)育不成熟���,肺泡II型上皮細(xì)胞合成和分泌PS缺乏���,生后數(shù)小時出現(xiàn)進(jìn)行性呼吸困難�、發(fā)紺和呼吸衰竭,病理上出現(xiàn)肺透明膜�����,稱之為肺透明膜病(HMD)。
病因和機(jī)制:
1959年Avery 和Mead首次發(fā)現(xiàn)新生兒RDS為PS缺乏所致�����,和肺合成分泌PS量不足有關(guān)�����。
1���、早產(chǎn)兒:胎齡24-25周肺部開始合成磷脂和活性PS-B��,以后PS合成量逐漸增多�,直到35周左右PS量才迅速增多��,因此����,胎齡<35周的早產(chǎn)兒極易發(fā)生RDS。
2��、糖尿病母兒:糖尿病母親的胎兒���,在母體體內(nèi)時�,血糖高,胰島素分泌增加�����,胰島素可以抑制糖皮質(zhì)激素��,從而減少PS的合成和分泌����,因此糖尿病母兒,即使是足月兒或巨大兒�,仍有可能出現(xiàn)RDS。
3�����、剖宮產(chǎn)嬰兒:剖宮產(chǎn)的新生兒���,沒有經(jīng)歷分娩發(fā)動����,沒有經(jīng)歷正常宮縮�����,兒茶酚胺和腎上腺皮質(zhì)激素應(yīng)激反應(yīng)較弱��,PS合成分泌減少;
4��、圍產(chǎn)期窒息:缺氧��、酸中毒�、低灌注等都可以導(dǎo)致急性肺損傷,抑制肺II型上皮細(xì)胞產(chǎn)生PS;
5�、重度Rh溶血病、SP-A基因變異�、SP-B基因缺陷等。
PS缺乏時�,肺泡壁表面張力增高,肺泡逐漸萎縮��,發(fā)生肺不張����,發(fā)生缺氧、酸中毒����,肺小動脈痙攣、肺動脈高壓�����,導(dǎo)致動脈導(dǎo)管和卵圓孔開放,右向左分流����,缺氧加重,肺毛細(xì)血管通透性增高�����,血漿纖維蛋白滲出��,形成肺透明膜病��。
臨床表現(xiàn):
多見于早產(chǎn)兒�,生后6小時內(nèi)出現(xiàn)進(jìn)行性呼吸困難,表現(xiàn)為呼吸急促(>60次/分)�,呻吟,三凹征陽性����,發(fā)紺,呼吸暫停等����,需馬上使用肺表面活性物質(zhì)����,呼吸支持(CPAP或機(jī)械輔助通氣)����。
典型胸片結(jié)果:
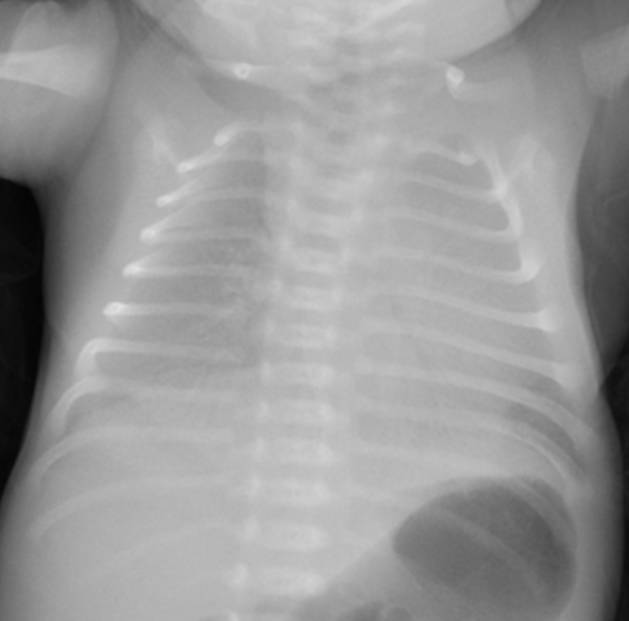
(白肺表現(xiàn)���,IV級肺透明膜病變)
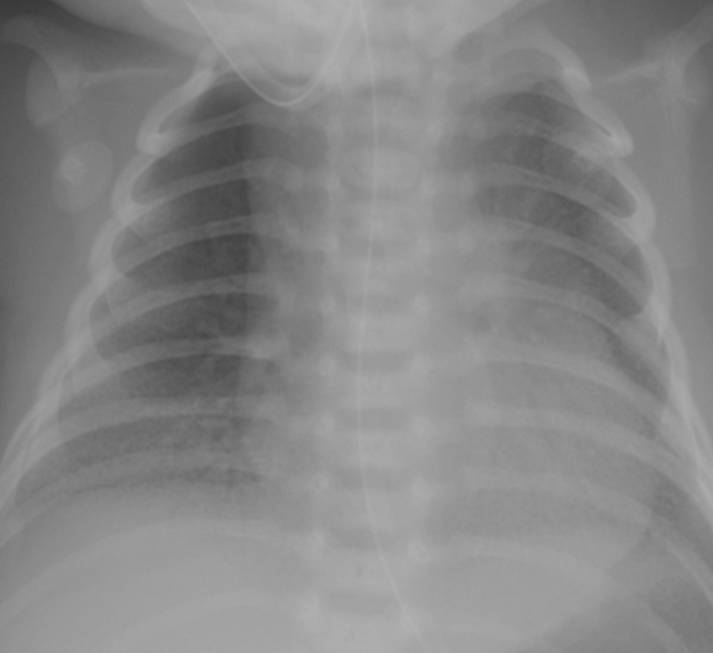
(II-III級肺透明膜病變)
治療:
1���、肺表面活性物質(zhì)治療:
1980年日本Fujiwara首次應(yīng)用外源性PS治療RDS獲得成功,此后國際上經(jīng)過數(shù)十年的臨床應(yīng)用�,PS對RDS的療效得到普遍公認(rèn)和充分肯定,已經(jīng)成為RDS常規(guī)治療手段���。
(1)治療時機(jī):一旦出現(xiàn)呼吸困難�、呻吟��,臨床診斷后即可給藥�����,不需要等X片的典型RDS結(jié)果;
(2)劑量:每種PS商品各有其推薦劑量���,各不相同�,一般每次100-200 mg/kg;
(3)給藥次數(shù):早年報道給藥1次,但部分患兒療效不明顯�,現(xiàn)在主張按需給藥,如患兒用藥后6-8小時復(fù)查胸片���,仍有典型肺透明膜病的X片表現(xiàn)�����,可考慮第二次給藥����,第二次劑量約為100 mg/kg��,必要時第三次用藥��,一般常規(guī)總量不超過400 mg/kg;
2�、通氣支持:
(1)輕度RDS患兒:早期應(yīng)用CPAP(壓力3-5 mmH2O)可以減少機(jī)械輔助通氣的應(yīng)用,如果應(yīng)用CPAP后仍反復(fù)呼吸暫停等情況�,則需要考慮應(yīng)用氣管插管、呼吸機(jī)輔助通氣���。
(2)機(jī)械通氣:一般首選IPPV和PEEP輔助通氣�,R35-45次/分,PIP20-25 mmH2O����,PEEP4-5 mmH2O�����,也可選擇高頻通氣�����。
3�、支持治療:
RDS患兒,因為缺氧�����、高碳酸血癥����,導(dǎo)致酸堿電解質(zhì)失衡,需要及時糾正�����,補(bǔ)液量不宜太多,避免加重肺水腫�,生后1-2天控制在60-80 ml/kg,第3-5天控制在80-100 ml/kg����,血壓低可用多巴胺5-10 μg/kg.min。
預(yù)防:
1���、出生前預(yù)防:
給可能早產(chǎn)的孕婦靜脈或肌注倍他米松或地塞米松5-10 mg,qd*3天����。應(yīng)在分娩前24小時到7天給藥�����。
2���、產(chǎn)后預(yù)防:
早產(chǎn)兒生后��,如果胎齡≤30-32周�,出生體重<1200 g�,可以考慮使用PS預(yù)防,如聯(lián)合產(chǎn)前預(yù)防,則效果更佳�。